
Гнойное образование на десне в народе принято называть флюсом. Очень часто к нему относятся несерьезно, но это не просто небольшая припухлость, которая пройдет сама собой. Флюс – это онтогенный периостит, сложное инфекционное заболевание, поражающее надкостницу и челюстную кость. Встречается периостит достаточно часто, но без адекватного лечения оно чревато серьезными осложнениями, вплоть до заражения крови.
Без помощи стоматолога вылечить флюс практически невозможно. Лечебная программа включает в себя терапевтические, физиотерапевтические, хирургические методы.
Заметили гнойные образования на деснах и припухлость щек? Появилась острая боль в зубе или десне? Приходите на консультацию стоматолога нашей клиники. Вовремя начатое лечение флюса позволяет избавиться от проблемы в течение примерно 7 дней.
Почему образуется флюс
Предшественником флюса всегда являются стоматологические заболевания. Чаще всего к нагноению приводят:
Лекция № 5 Последовательность этапов, периодов по организации строительного производства
- Невылеченный кариес. Если кариес не лечить, воспалительный процесс начинает распространяться на другие ткани. Постепенно развиваются пульпит и периодонтит.
- Механическая травма. Травмирование может привести не только к разрушению коронки. Очень часто в травмированных тканях зуба или десны развивается воспалительный процесс. Без лечения развиваются гнойные процессы, формируется флюс.
- Периодонтит. Больше чем в половине случаев флюс развивается именно на фоне периодонтита, как его осложнение. Это связано с тем, что гнойные процессы из пародонтальных карманов могут распространяться на шейку зуба.
- Некачественно запломбированные каналы. Перед пломбированием каналы должны быть полностью очищены, а пломбировочный материал полностью заполнять полость. Если нарушено хотя бы одно из условий, инфекция из канала распространяется на другие ткани.
Когда нужна помощь стоматолога
Флюс имеет ярко выраженные симптомы. Основной из них – появление гнойника на десне рядом с больным зубом. Гнойник развивается постепенно. Сначала десна немного припухает, на ней заметна небольшая шишка красного или белесого цвета. Через какое-то время на шишке образуется заметный свищевой ход, из которого вытекает гной. Развитие периостита сопровождают и другие симптомы:
- Припухлость и отечность десен, губ, щек. Иногда они могут быть такими большими, что искажаются черты лица.
- Сильная резка боль в области зуба. Иннервирует в височную область, глазницы.
- Больной зуб начинает сильно шататься, даже если раньше не отмечалось подвижности или она была незначительной.
Так как флюс вызывает инфекция, для него характерны симптомы, проявляющиеся при любом инфекционном процессе. Пациент чувствует недомогание, у него повышается температура, болит голова, появляется слабость. На голове и шее увеличиваются лимфоузлы.
Любой из этих симптомов – повод обратиться к врачу. Чем более запущен случай, тем выше риск развития осложнений. Это заболевание нередко сопровождается и другими патологическими процессами. Например, в тканях, пораженных инфекцией, может образоваться киста.
Методы лечения флюса
Начинать лечение нужно как можно раньше. Если абсцесс на десне вскрывается самопроизвольно, есть риск попадания инфекции в кровеносное русло. При таком инфицировании развивается заражение крови, а такое осложнение может привести к серьезным последствиям, вплоть до смерти пациента.
Лечение флюса всегда комплексное. Лечебная программа зависит от степени разрушения зуба и распространения инфекции.
Стоматология для тех,
кто любит улыбаться
Вскрытие гнойника на десне
Гнойник вскрывают всегда. Это позволяет снизить риск самопроизвольного вскрытия, которое может стать причиной развития осложнений. Флюс вскрывают под местной анестезией. Если у пациента есть панический страх или другие показания, врач может выбрать другой способ анестезии.
На обезболенной десне в районе флюса делают небольшой разрез, не больше 2 см в длину. После рассечения врач полностью очищает и стерилизует гнойную полость, обрабатывает ее антисептиками. Нельзя допустить образования корочки в районе разреза, так как она будет препятствовать оттоку сукровицы и гнойного содержимого. Для этого в разрез вставляют дренаж. После того, как полость очищена от гноя, можно приступать к общему лечению, цель которого – устранить причины, вызвавшие периостит.
Общее лечение
Методы зависят от причин, вызвавших флюс. Единственное исключение – периостит, развивающийся на фоне периодонтита. В этом случае сразу после вскрытия абсцесса врач приступает к пародонтологическому лечению. Никаких лечебных манипуляций с зубом проводить не требуется. В остальных случаях болезни зуба нужно лечить:
-
. Сначала стоматолог высверливает кариозные полости и проводит депульпирование. После этого делают эндодонтическое лечение каналов.
- Периодонтит. Лечение зависит от того, было ли ранее проведено депульпирование и пломбирование каналов. Если периодонтит развился впервые, врач удалит пульпу, очистит и запломбирует каналы. Если пломбирование каналов уже было выполнено ранее, их нужно распломбировать и лечить заново. Так как очень важно, чтобы гной из флюса вышел полностью, при лечении осложненного пульпита и периодонтита не ставят временную пломбу.
- Зуб после реставрации. На первом этапе перед врачом стоит задача полностью снять воспаление. После этого поврежденные ткани верхушки корня удаляют. Если состояние корня позволяет, зуб повторно реставрируют с помощью культевой вкладки или штифта и искусственной коронки. Когда повреждение очень сильно, целесообразнее удалять зуб.
Физиотерапия
Физиотерапевтические методы используют как дополнительные. Они позволяют быстрее справиться с инфекцией, остановить воспалительный процесс. Хороших результатов позволяют добиться следующие методы:
- Флюктуоризация. На воспаленные ткани воздействуют током слабого напряжения.
- Электрофорез с лидазой. На ткани воздействуют током, что позволяет эффективно распространять лекарственный препарат.
- Ультравысокочастотная терапия. Метод строится на воздействии электромагнитного поля.
- Ультразвуковая терапия. Воздействие ультразвука на инфицированные ткани ускоряет их регенерацию.
- Лазеротерапия. Поврежденные ткани зуба обрабатывают лазерным лучом.
Медикаментозная терапия
В лечении гнойных процессов обязательно используют антибиотики. Они снижают риск повторного развития инфекции. Обычно врач назначает метронидазол с линкомицином или клиндамицином. Такая комбинация препаратов позволяет воздействовать на граммположительные и анаэробные бактерии.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Источник: ardc.ru
Асцит при онкологической патологии
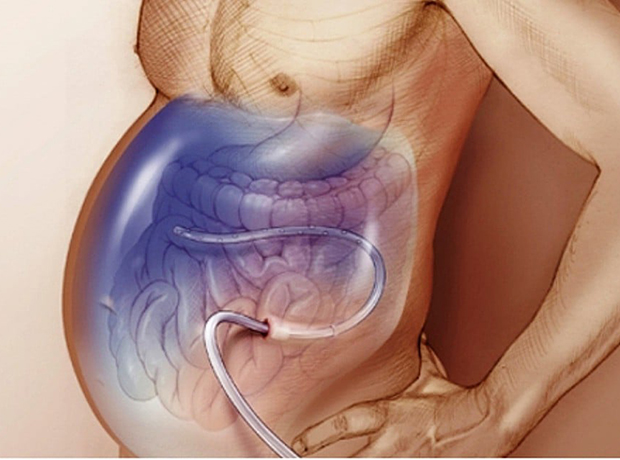
Асцит (скопление жидкости в брюшной полости) определяют у 50% больных на ранних стадиях онкологических заболеваний и почти у всех пациентов, у которых раковый процесс находится на последней стадии.
Клиника онкологии Юсуповской больницы оснащена новейшей диагностической аппаратурой ведущих мировых производителей, с помощью которой онкологи выявляют ранние стадии онкологической патологии. Химиотерапевты, радиологи, онкологи проводят лечение пациентов с асцитом в соответствии с международными стандартами оказания медицинской помощи. В то же время врачи индивидуально подходят к выбору метода лечения каждого пациента.
Причины развития
Асцит является грозным осложнением рака желудка и толстой кишки, колоректального рака, злокачественных опухолей поджелудочной железы, онкологической патологии молочных желез, яичников и матки. При накоплении в брюшной полости большого объёма жидкости повышается внутрибрюшное давление, диафрагма смещается в грудную полость. Это приводит к нарушению работы сердца, лёгких. Происходит нарушение кровообращения по сосудам.
При наличии асцита организм пациента теряет большое количество белка. Нарушается обмен веществ, развивается сердечная недостаточность и другие расстройства равновесия внутренней среды организма, которые ухудшают течение основного заболевания.
В брюшной полости здорового человека всегда есть небольшое количество жидкости. Она предотвращает склеивание между собой листков брюшины. Выработанная внутрибрюшная жидкость обратно всасывается брюшиной.
При развитии онкологических заболеваний происходит нарушение нормального функционирования организма. Происходит сбой секреторной, резорбтивной и барьерной функции листков брюшины. При этом может наблюдаться либо избыточная продукция жидкости, либо нарушение процессов ее всасывания. В результате в брюшной полости накапливается большой объём экссудата. Он может достигать двадцати литров.
Основная причина поражения брюшины злокачественными клетками – её тесное соприкосновение с органами, которые поражены раковой опухолью. Асцит при наличии онкологической патологии развивается под воздействием следующих факторов:
Большого скопления в брюшине кровеносных и лимфатических сосудов, по которым распространяются раковые клетки
Плотного прилегания складок брюшины друг к другу, которое способствует стремительному распространению злокачественных клеток на прилегающие ткани
Прорастания раковой опухоли сквозь ткани брюшины
Переноса атипичных клеток на ткани брюшины в ходе выполнения оперативного вмешательства
Причиной асцита может быть химиотерапия. Скопление жидкости в брюшине происходит вследствие раковой интоксикации. Если печень поражается первичной раковой опухолью, метастазами злокачественных клеток из новообразований иной локализации, нарушается отток крови по её венозной системе, развивается портальная гипертензия – повышение давления внутри воротной вены. Просвет венозных сосудов увеличивается, из них пропотевает плазма и накапливается в брюшной полости.
Причиной асцита может быть канцероматоз брюшины. При наличии раковой опухоли органов брюшной полости на париетальном и висцеральном листах брюшины оседают атипичные клетки. Они блокируют резорбтивную функцию, в результате чего лимфатические сосуды плохо справляются с предназначенной нагрузкой, происходит нарушение оттока лимфы. Свободная жидкость постепенно накапливается в брюшной полости. Таков механизм развития канцероматозного асцита.

Стадии тяжести
Выделяют три стадии водянки брюшной полости в зависимости от количества скопившейся жидкости:
- Начальная стадия – в брюшной полости скапливается до полутора литров жидкости;
- Умеренный асцит – проявляется увеличением размеров живота, отёками нижних конечностей. Пациента беспокоит выраженная одышка, тяжесть в животе, изжога, запоры;
- Тяжёлая водянка – в брюшной полости скапливается от 5 до 20 литров жидкости. Кожа на животе натягивается, становится гладкой. У пациентов возникают перебои в работе сердца, развивается дыхательная недостаточность. При инфицировании жидкости развивается асцит-перитонит (воспаление листков брюшины).
Симптомы
Основное проявление асцита – значительное увеличение размеров и патологическое вздутие живота. Признаки водянки брюшной полости могут нарастать стремительно или в течение нескольких месяцев. Асцит проявляется следующими клиническими симптомами:
- Чувством распирания в брюшной полости;
- Болевыми ощущениями в области живота и таза;
- Повышенным газообразованием (метеоризмом);
- Отрыжкой;
- Изжогой;
- Нарушением пищеварения.
Визуально у больного увеличивается живот, в горизонтальном положении он свисает и начинает «расплываться» по бокам. Пупок постепенно все более выпячивается, а на растянутых кожных покровах просматриваются кровеносные сосуды. По мере развития асцита пациенту становится тяжело наклоняться, появляется одышка.
Врачи клиники онкологии проводят оценку клинических проявлений заболевания и проводят дифференциальную диагностику рака с другими болезнями, проявлением которых является асцит.
Диагностика
Асцит врачи выявляют во время осмотра пациента. Онкологи Юсуповской больницы проводят комплексное обследование пациентов, которое позволяет выявить причину скопления жидкости в брюшной полости. Один из наиболее достоверных методов диагностики – ультразвуковое исследование. Во время процедуры врач не только чётко видит жидкость, но и высчитывает её объем.
При асците онкологи обязательно выполняют лапароцентез. После прокола передней брюшной стенки врач аспирирует жидкость из брюшной полости и отправляет в лабораторию для исследования. С помощью компьютерной томографии рентгенологии определяют наличие злокачественных новообразований в печени, которые вызывают портальную гипертензию.
Магнитно-резонансная томография дает возможность определить количество скопившейся жидкости и ее локализацию.

Лечение
Медикаментозная терапия асцита не проводится из-за низкой эффективности. Антагонисты альдостерона и диуретики нормализуют водно-солевой обмен и предотвращают избыточную секрецию перитонеальной жидкости. Онкологи Юсуповской больницы на поздних стадиях онкологического заболевания пациентам с асцитом предлагают выполнить паллиативную операцию:
- Оментогепатофренопексию;
- Деперитонизацию;
- Установку перитонеовенозного шунта.
Врачи клиники онкологии при асците проводят традиционную или внутриполостную химиотерапию – после удаления жидкости в брюшную полость вводят химиопрепарат. Для удаления жидкости выполняют лапароцентез. Процедуру не проводят при наличии следующих противопоказаний:
- Спаечного процесса внутри брюшной полости;
- Выраженного метеоризма;
- Перфорации стенок кишечника;
- Гнойных инфекционных процессов.
Лапароцентез назначают в случаях, когда прием диуретиков не приводит к положительному результату. Также процедура показана при резистентном асците.
Лапароцентез проводится в несколько этапов с применением местной анестезии:
- пациент находится в положении сидя, доктор обрабатывает место последующего прокола антисептиком и вводит обезболивающие препараты;
- по белой линии живота выполняют разрез брюшной стенки на расстоянии 2-3 сантиметра ниже пупка;
- сам прокол производят при помощи троакара вращательными движениями. К троакару присоединяют специальную гибкую трубку, по которой избыточная жидкость выводится из организма. Откачивание жидкости проводится достаточно медленно, врач постоянно наблюдает за состоянием пациента. По мере выведения экссудата медсестра стягивает живот больного при помощи простыни с целью медленного снижения давления в брюшной полости;
- после завершения откачивания жидкости на рану накладывают стерильную повязку.
Методом лапароцентеза можно вывести из организма больного до 10-ти литров жидкости. При этом может потребоваться введение альбуминов и других препаратов, чтобы предотвратить развитие почечной недостаточности.
При необходимости в брюшной полости могут быть установлены временные катетеры, по которым постепенно будет выводиться избыточная жидкость. Следует учесть, что применение катетеров может привести к снижению артериального давления и образованию спаек.
Выделяют также противопоказания к проведению лапароцентеза. Среди них:
- выраженный метеоризм;
- спаечная болезнь органов брюшной полости;
- этап восстановления после проведения операции на вентральной грыже.
Мочегонные средства назначают пациентам с развивающимся асцитом при раковых заболеваниях длительным курсом. Эффективность оказывают такие препараты, как «Фуросемид», «Диакарб» и «Верошпирон».
При приеме мочегонных средств в обязательном порядке назначают также препараты, содержащие калий. В противном случае высока вероятность развития нарушений водно-электролитного обмена.
Диетическое питание прежде всего подразумевает уменьшение количества потребляемой соли, задерживающей жидкость в организме. Также важно ограничить количество употребляемой жидкости. Рекомендуется включать в рацион больше продуктов, содержащих калий.
Пациентам после удаления жидкости из брюшной полости обеспечивают сбалансированное и калорийное питание. Это позволяет обеспечить потребность организма в белках, углеводах, витаминах и минералах. Потребление жиров сокращают.
Источник: yusupovs.com
Плеврит — симптомы и лечение
Что такое плеврит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коротковой Марии Владимировны, пульмонолога со стажем в 10 лет.
Над статьей доктора Коротковой Марии Владимировны работали литературный редактор Вера Васина , научный редактор Елена Лобова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Плеврит (Pleurisy) — это воспаление плевры, которое проявляется болью в грудной клетке, слабостью, повышенной температурой, головной болью, сухим кашлем и одышкой.
Плевра состоит из двух листков: висцерального и париетального. Висцеральный листок покрывает лёгкие, а париетальный — внутреннюю стенку грудной клетки. При плеврите между этими листками скапливается жидкость и/или откладывается фибрин.
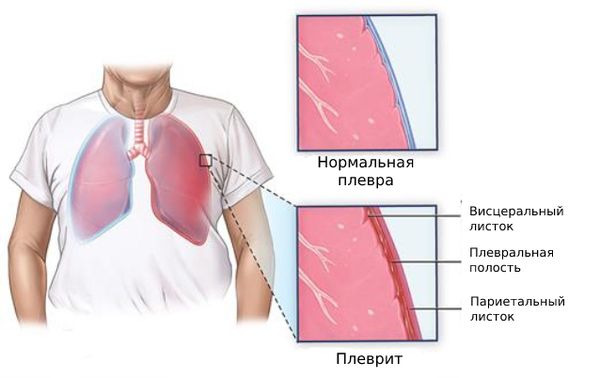
Пространство между листками плевры называют плевральной полостью. В ней всегда содержится небольшое количество плевральной жидкости — смазки, по составу похожей на сыворотку крови. Благодаря этой смазке листки плевры легче скользят относительно друг друга при вдохе и выдохе. Плевральная жидкость поступает через систему капилляров париетальной плевры, а оттекает по устьям и лимфатическим сосудам.
При повышенной выработке или замедленном оттоке плевральная жидкость может скапливаться в плевральной полости. Избыток жидкости называют плевральным выпотом.
Выпот бывает двух видов:
- транссудат — это невоспалительный выпот в плевральной полости, который появляется при заболеваниях почек, сердца и печени (циррозе);
- экссудат — это выпот воспалительного происхождения (собственно плевриты, выпот при гнойных процессах в лёгких и заболеваниях соединительной ткани) [11] .
Транссудат появляется, когда жидкость в плевральной полости скапливается быстрее, чем выводится по сосудам. В результате плевральная жидкость накапливается, но проницаемость сосудов плевры для белка при этом не меняется. А экссудат, наоборот, появляется при повреждении плевры и/или нарушении проницаемости её капилляров для белка.
Плевритом чаще болеют пожилые мужчины, но заболевание встречается и у женщин, и даже у детей.
Причины плеврита
Как правило, плеврит — это не самостоятельная патология, а проявление или осложнение каких-либо других болезней, например инфекции, рака и ревматологических заболеваний [1] [4] [9] . Чаще всего плеврит появляется из-за острых или хронических заболеваний органов грудной клетки.
Причины плеврита делятся на инфекционные и неинфекционные.
К инфекционным относят:
- Специфические — поражение микобактерией туберкулёза.
- Неспецифические:
- бактериальные инфекции (стафилококковые, пневмококковые, протейные);
- вирусные (ВИЧ, герпес и грипп);
- грибковые инфекции;
- паразитарные заболевания (эхинококкоз, амёбиаз, парагонимоз, филяриоз).
К неинфекционным причинам относят:
- злокачественные опухоли органов грудной клетки, в том числе метастазы в полость плевры; — перекрытие просвета лёгочных артерий тромбом с развитием инфаркт-пневмонии;
- ревматологические заболевания (системная склеродермия, системная красная волчанка, ревматизм, ревматоидный артрит);
- аутоиммунные заболевания (васкулит);
- постинфарктный синдром (синдром Дресслера);
- заболевания желудочно-кишечного тракта (обострение панкреатита, абсцессы печени, поддиафрагмальный абсцесс, разрыв пищевода); и механическая травма, например при ДТП и ножевых ранениях;
- осложнения лучевой и системной противовоспалительной терапии; , который развивается при воздействии асбеста (асбестоз);
- перитонеальный диализ — поражение токсинами, невыведенными почками;
- гипоальбуминемия — снижение белка в крови при различных состояниях (более характерно для плеврального выпота);
- констриктивный перикардит;
- выпот в плевре при опухоли матки или яичников (синдром Мейгса);
- попадание мочи в плевральную полость (уриноторакс);
- синдром жёлтых ногтей — заболевание, которое возникает у пожилых людей и проявляется поражением ногтей, лёгких и появлением плеврального выпота; плеврит при этом синдроме возникает не всегда, может развиваться бронхит и пневмония;
- приём лекарств — Амиодарона, Нитрофурана, Карбамазепина, Метотрексата[5] (не всегда приводит к плевриту, скорее к появлению плеврального выпота, чаще невоспалительного происхождения);
- ятрогенный плевральный выпот — при врачебных манипуляциях, например при смещении пищевого зонда или перфорации верхней полой вены венозным катетером, из-за чего пища или раствор могут попасть в полость плевры; ; грудного отдела аорты (чаще вызывает развитие плеврального выпота, а не плеврита) [1][3][4][6][8][11][12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы плеврита
- Острые, колющие или тупые боли — могут возникать в боковых, передних частях грудной клетки и под лопатками, а также отдавать в плечо и живот. Боли усиливаются во время приступов кашля, при смехе или наклонах в здоровую сторону. Чтобы уменьшить боль, пациент поверхностно дышит и ложится на бок с поражённой стороны.
- Слабость, быстрая утомляемость, головная боль, учащённое сердцебиение.
- Повышенная температура — чаще 37,1–38,0 °C, но может быть и нормальной. При гнойном плеврите температура может повыситься до 40 °C.
- Сухой, зачастую мучительный кашель, который вызван раздражением плевры.
- Повышенное потоотделение (иногда особенно выражено по ночам).
- Поверхностное дыхание — пациент не может глубоко вдохнуть из-за боли в грудной клетке.
- Одышка, особенно при большом объёме жидкости между листками плевры. Может нарастать быстро или постепенно, сначала появляется при нагрузке, а затем и в покое.
- Икота, иногда неукротимая, снижение аппетита, тошнота и рвота как после еды, так и независимо от приёма пищи.
- Метеоризм, чувство тяжести в боках.
- Кровохарканье — чаще всего возникает при тромбоэмболии лёгочной артерии или онкологических заболеваниях.
- Цианоз — слизистые оболочки и кожа становятся синюшного цвета. В тяжёлых случаях из-за нехватки кислорода появляется акроцианоз — синюшность носогубного треугольника и пальцев.
- При одностороннем плеврите грудная клетка движется неравномерно — одна из сторон запаздывает на вдохе.
- Заметное сглаживание и выбухание межрёберных промежутков [1][3][4][9] .
Патогенез плеврита
Патогенез плеврита зависит от вида заболевания.
Стадии развития инфекционного плеврита:
- Возбудитель проникает в организм и плевральную полость несколькими путями: через кровь и по лимфатическим сосудам из очага воспаления при пневмонии, абсцессе, туберкулёзе лёгких и лимфоузлов. Также инфекция может попасть извне, например при проникающих ранениях грудной клетки: ножевых ранах, автотравме или во время операции на грудной клетке.
- Возбудитель вызывает воспаление в плевральной полости, из-за чего расширяются сосуды, повышается их проницаемость, плевра отекает и появляется выпот.
- Если выпота немного и лимфатическая система хорошо работает, жидкая часть всасывается и выводится из плевральной полости, но на внутренней поверхности листков остаётся фибрин (фибринозный плеврит).
- При выраженном воспалении образуется много экссудата, который может быть серозно-фибринозным, гнойным или даже гнилостным.
- Увеличивается онкотическое давление, которое чаще всего создаётся белками альбуминами и глобулинами. Если в крови по какой-либо причине уменьшается количество белка, жидкость устремляется туда, где его больше, т. е. в ткани. Из-за наличия белка в жидкости лимфатические капилляры в плевральной полости сдавливаются и покрываются плёночкой из фибрина. В результате нарушается механизм всасывания жидкости — она скапливается быстрее, чем откачивается сосудами.
- Воспаление уменьшается, жидкость быстрее всасывается и медленнее поступает в плевральную полость. Экссудат рассасывается, а плёночка из фибрина на поверхности плевры рубцуется — образуются спайки, из-за чего плевральная область может зарасти рубцовой тканью, как после операции. Если этой ткани не много, то она не влияет на работу лёгких, но в других случаях может ограничивать их движение. Это особенно заметно при физических нагрузках, когда требуется много кислорода, а пространство для движения лёгких, т. е. глубокого вдоха, ограничено.
Неинфекционные плевриты развиваются, как правило, из-за реакции плевры на определённые раздражители. При травме плевры без разрыва, например при ушибе, могут разорваться сосуды, и кровь попадает в плевральную полость, что приводит к развитию экссудативного плеврита.
При панкреатите и почечной недостаточности выпот появляется из-за того, что плевру раздражают панкреатические ферменты или уремические токсины, поступающие с кровью и лимфой [1] [3] [4] [8] . При онкологических заболеваниях опухоль или метастазы блокируют отток лимфы, что также приводит к появлению экссудативного выпота.
В зависимости от свойств накопившейся жидкости выделяют:
- Гидроторакс — накапливается невоспалительная жидкость.
- Экссудативный плеврит — накапливается воспалительная жидкость.
- Эмпиема плевры (пиоторакс) — в плевральной полости скапливается гной.
- Хилоторакс — в плевральной полости накапливается лимфа. Развивается при опухоли средостения или повреждении грудного лимфатического протока [3] .
- Панцирное лёгкое — фиброзная капсула покрывает лёгкое, оно не расправляется, в нём снижается давление, и из капилляров париетальной плевры проникает плазма крови. По составу такой выпот представляет собой нечто среднее между транссудатом и экссудатом. Панцирное лёгкое может развиться при опухоли или эмпиеме плевры [5] .
Классификация и стадии развития плеврита
В зависимости от характера и наличия выпота плеврит подразделяют на два вида:
- мокрый (экссудативный);
- сухой (фибринозный).
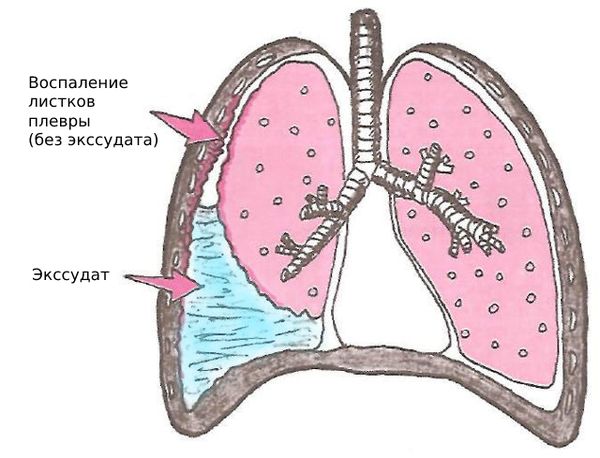
Экссудативный плеврит подразделяют на гнойный, серозно-гнойный, серозный, серозно-фибринозный, гнилостный, геморрагический и смешанный.
По расположению выделяют:
- диффузный плеврит (генерализованный);
- ограниченный плеврит — может располагаться над диафрагмой, в области верхушки лёгких, между долями лёгкого.
Также по расположению плевриты можно разделить на односторонние и двусторонние. Односторонние плевриты чаще возникают при пневмонии и травме.
Виды течения плеврита:
- острое течение — болезнь длится меньше 2–4 недель;
- подострое — начинается спустя четыре недели от начала болезни;
- хроническое — через шесть месяцев болезни, но может развиться и раньше.
По причине развития плевриты делятся на три группы:
- инфекционные;
- неинфекционные;
- идиопатические (причина болезни не выявлена).
Стадии плеврита:
- Экссудативная — сосуды расширяются, в плевральную полость выделяется избыточный объём жидкости, но лимфатическая система своевременно выводит её из плевры.
- Фибринозно-гнойная — выпадает фибрин, образуются гнойные карманы, размножаются бактерии и накапливается молочая кислота. Отток жидкости нарушается, лимфатическая система не справляется, в результате чего жидкость накапливается в плевральной полости. Формируются спайки — перемычки между листками плевры, а иногда и лёгочной тканью. Если пациент не лечится или лечится неправильно, жидкость может приобретать гнойный характер. При гнойном плеврите, как правило, симптомы очень яркие: появляются признаки интоксикации и чаще всего, но не всегда, поднимается температура.
- Организующая — активируются фибробласты, образуется рубец, плеврит отграничивается. На этой стадии либо очаги воспаления рассасываются и пациент выздоравливает, либо плеврит становится хроническим. Хроническая форма развивается, когда вокруг зоны воспаления формируется фиброзная ткань, отграничивающая здоровую ткань от воспалённой [1][4][9][12] .
Осложнения плеврита
Плеврит далеко не всегда протекает с осложнениями. Их развитие зависит от причины болезни, точности и своевременности диагностики, адекватности лечения и соблюдения пациентом рекомендаций врача.
Чаще всего осложнения развиваются у пациентов с заболеваниями лёгких, сахарным диабетом и ВИЧ-инфекцией (особенно если они не получают противовирусную терапию), а также после пересадки лёгких [7] [8] .
К осложнениям плеврита относят:
- Спайки и массивные шварты в плевральной полости (фиброзные перемычки между листками плевры) — ограничивают подвижность листков плевры, что может проявляться тянущими болями при физической нагрузке, когда требуется много кислорода, например при беге.
- Полное заращение плевральной полости и междолевых пространств — ограничивает подвижность лёгкого и купола диафрагмы, разделяющей грудную и брюшную полость, с поражённой стороны. Симптомы такие же, как и при спайках, но более выраженные, так как плевральная щель ограничена сильнее.
- Кальциноз серозной оболочки — соли кальция откладываются на плевральном листке, из-за чего он становится очень плотным и малоподвижным. При незначительном объёме кальциноза симптомов может не быть совсем, при выраженном — движение лёгких сильно ограничено, что приводит к дыхательной недостаточности (развитию панцирного лёгкого).
- Утолщение плевральных листков за счёт плевросклероза — чаще всего пациента ничего не беспокоит и патология выявляется при проведении рентгенографии.
- Нарастание дыхательной недостаточности — жидкость поджимает лёгкое, оно спадается и не может нормально двигаться, в результате уменьшается объём кислорода. Из-за его дефицита нарастает одышка, слабость и утомляемость. Иногда видны расширенные межрёберные промежутки и набухшие шейные вены.
- Развитие эмпиемы плевры — гнойный плеврит, при котором могут формироваться свищи. Как правило, проявляется лихорадкой, одышкой, кашлем, слабостью, потливостью и болями в грудной клетке.
- Прорыв гноя в полость бронха с разрывом тканей — гнойная мокрота отходит, температура на фоне прорыва может оставаться высокой или снизиться.
- Ателектаз лёгкого (спадение) — спавшееся лёгкое не обеспечивает организм достаточным количеством кислорода, поэтому внезапно появляется или усиливается одышка. При небольшой зоне ателектаза, например при спадении одного сегмента, жалоб может не быть.
- Нарушение сердечной деятельности — возникает при сдавлении сердца жидкостью или смещении органов средостения влево при правостороннем плеврите. Может проявляться ощущением неправильного ритма и давящими болями в области сердца.
- Плевропульмональный шок — грозное осложнение при кровотечении. Развивается, как правило, при травме: ДТП, проникающем ранении или во время операций. Дыхание затруднено, появляется выраженная одышка, бледнеет кожа, губы становятся синюшными, руки и ноги холодными. Может появиться мучительный кашель, почти не прощупывается пульс, и падает артериальное давление.
- Острое лёгочное сердце — учащается сердцебиение и дыхание, снижается артериальное давление, появляется выраженная слабость и чувство нехватки воздуха. Могут набухать шейные вены, кожа становится синюшной, возникают сильные боли в области сердца, усиливается эмоциональное возбуждение.
- Пневмоторакс — возникают боли на стороне поражения, которые не уменьшаются при приёме обезболивающих препаратов. Внезапно появляется и усиливается одышка, может развиться острое лёгочное сердце.
- Диафрагмальная грыжа — проявляется изжогой, икотой, отрыжкой, болями за грудиной и в верхней части живота, становится трудно глотать крупные куски пищи.
- Внелёгочные осложнения — амилоидоз почек и токсический нефрозонефрит [13] . Как правило, появляются отёки ног и лица (особенно под глазами), боли в области почек, повышается артериальное давление. Амилоидоз и нефрит могут быть осложнением инфекционного системного заболевания, а не плеврита, который в данном случае также является осложнением основного заболевания.
Диагностика плеврита
Диагностика плеврита включает сбор анамнеза, осмотр, лабораторные, инструментальные и инвазивные исследования.
Сбор анамнеза
Пациенту следует рассказать врачу:
- какие симптомы его беспокоят, в какое время и при каких действиях они появляются, когда впервые возникли и с чем могут быть связаны;
- какими лекарствами и в каких дозировках лечился;
- какими хроническими заболеваниями болеет или может болеть, какие препараты от них принимает.
Если пациент сдавал анализы, нужно предоставить их в бумажном или электронном виде, например открыть доктору доступ к своей электронной медицинской карте.
Осмотр
При осмотре врач может обратить внимание, что одна из половин грудной клетки отстаёт при дыхании и отсутствует голосовое дрожание.
Также осмотр включает:
- Перкуссию (простукивание) — выявляется тупой звук, очерченный дугообразной линией Дамуазо.
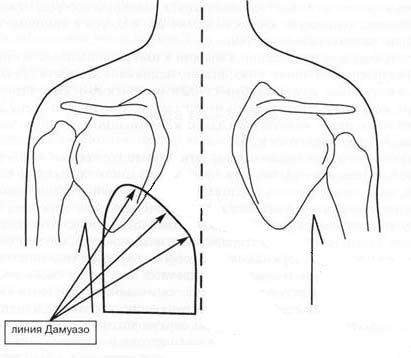
- Аускультацию (прослушивание) — дыхание в области скопления жидкости ослаблено, а при большом объёме не выслушивается совсем. При прослушивании лёгких можно обнаружить шум от трения листков плевры.
- Пальпацию мускулатуры грудной клетки (прощупывание) — пациент может чувствовать боль, локализация которой зависит от стороны поражения; боль возникает не постоянно, а в начале накопления и по мере рассасывания жидкости [2][3][5][6] .
Лабораторные исследования
- Общий анализ крови с лейкоцитарной формулой — присутствуют признаки воспаления, как правило повышен уровень лейкоцитов, палочкоядерных нейтрофилов, могут выявляться миелоциты и метамиелоциты, повышена скорость оседания эритроцитов (СОЭ). При длительном воспалении или травме может развиться анемия, при которой снижен уровень гемоглобина и эритроцитов.
- Биохимический анализ крови — может повышаться уровень воспалительных маркеров: СРБ, ферритина и лактатдегидрогеназы. При почечной патологии растёт уровень креатинина и мочевины, при панкреатите — панкреатической альфа-амилазы. При онкологических заболеваниях можно выявить специфические маркеры, например повышенный СА-125 при раке яичников и ПСА при раке предстательной железы. При ревматоидном артрите и системной красной волчанке присутствуют специфические ревматологические маркеры. Важно исследовать уровни белковых фракций крови: белки плазмы удерживают жидкость в сосудах и не дают ей избыточно уходить в ткани, поэтому исследование поможет уточнить причину заболевания. При подозрении на ТЭЛА исследуют гемостаз: уровень Д-димера, АЧТВ, ПТВ, протромбина и фибриногена.
- Общий анализ мокроты (при её наличии) — при пневмонии или сопутствующем бронхите может повышаться уровень лейкоцитов, эритроцитов и альвеолярных макрофагов, мокрота становится гнойной.
- Бактериологическое исследование плевральной жидкости — при посеве жидкости выявляют возбудителя болезни, при необходимости исследуют его чувствительность к антибиотикам. При онкологических заболеваниях можно выявить атипичные клетки.
- Исследование клеточного и биохимического состава плевральной жидкости — чтобы уточнить причину заболевания и отличить экссудат от транссудата, исследуют ЛДГ, глюкозу и белок. Также для различных заболеваний характерен определённый состав плевральной жидкости, например при туберкулёзе и злокачественных опухолях часто повышен уровень лимфоцитов. При синдроме Черджа — Стросса и лекарственных плевритах увеличено число эозинофилов, но при этом нельзя исключать и онкологическое заболевание [5] .
Инструментальные исследования
- Рентгенография органов грудной клетки — затемнена область скопления жидкости. Если выпота мало, то затемнение можно не заметить. При большом объёме жидкости органы средостения смещаются в здоровую сторону.
- Ультразвуковое исследование плевральной полости — определяется даже маленькое количество жидкости (от 10 мл), что особенно важно для диагностики осумкованных плевритов. Такие плевриты ограничены в пространстве, т. е. вокруг патологической жидкости образуется полость, или сумка. Осумкованные плевриты сложно лечить: в полость плохо проникают лекарственные препараты, трудно сделать прокол и удалить жидкость или взять её на исследование, не повредив при этом органы, сосуды и нервы. УЗИ проводится, если не доступно МСКТ.
- Мультиспиральная компьютерная томография (МСКТ) — информативный метод диагностики плеврита, который позволяет точно различать виды плевритов и не пропустить междолевые формы. При проведении исследования с контрастом можно подтвердить или опровергнуть тромбоэмболию лёгочной артерии и опухоли грудной клетки.
Инвазивные методы исследования
- Фибробронхоскопия — не является методом диагностики плеврита, но необходима при подозрении на онкологические заболевания лёгких. Проводится при наличии кровохарканья.
- Плевральная пункция (торакоцентез) — диагностический и лечебный метод. При заборе содержимого плевры можно оценить цвет, характер, состав жидкости и выявить возбудителя. Также во время процедуры удаляют избыток экссудата.
- Биопсия плевры — особенно важна при подозрении на опухоль плевры. Биопсия бывает пункционная (через кожу), торакоскопическая (через прокол стенки грудной клетки) и открытая (во время операции). Биопсия плевры позволяет подтвердить злокачественную опухоль и туберкулёз. Иногда её выполняют вместе с первой плевральной пункцией. Биопсия может проводиться под контролем УЗИ или КТ (эксцизионная биопсия) [14] . При такой биопсии опухоль иссекается полностью, а не частично. Эксцизионная биопсия может быть как открытой, так и торакоскопической — выбор метода зависит от расположения, размеров опухоли и возможности удалить её через прокол стенки грудной клетки.
Лечение плеврита
Лечение плеврита разделяют на симптоматическое и этиологическое.
К симптоматическому лечению относится приём обезболивающих и жаропонижающих препаратов, которые облегчают самочувствие пациента. Уменьшить боль при сухом плеврите поможет тугое бинтование грудной клетки эластичным бинтом (можно делать самостоятельно, но сначала нужно подтвердить диагноз у врача).
Этиологическое лечение позволяет устранить причину заболевания:
- при бактериальном поражении назначают антибиотики, их выбор зависит от предполагаемого или подтверждённого возбудителя;
- при туберкулёзе показан длительный приём противотуберкулёзных препаратов;
- при гнойных плевритах в плевральную полость вводят антибиотики и обрабатывают её антисептиками;
- при сухом плеврите может применяться физиолечение, но при экссудативном плеврите физиопроцедуры противопоказаны до стихания острого периода; также может назначаться электрофорез с хлористым кальцием, магнитотерапия и вибрационный массаж грудной клетки, но эффективность этих методов до конца не доказана, поэтому они применяются только в комплексе с основным лечением;
- для рассасывания спаек в плевральную полость могут быть введены фибринолитики.
Плевродез — операция, во время которой устанавливают трубку, после чего плевру либо механически удаляют, либо вводят специальные химиопрепараты или тальк, благодаря которым её листки спаиваются. Процедура показана при рецидивирующем скоплении большого количества жидкости. Решение о том, проводить плевродез при первом рецидиве или при последующих, принимает комиссия врачей индивидуально для каждого пациента. При наличии больших воздушных полостей в лёгких и высокой вероятности их разрыва (развития пневмоторакса) плевродез может быть проведён при первом рецидиве [15] .
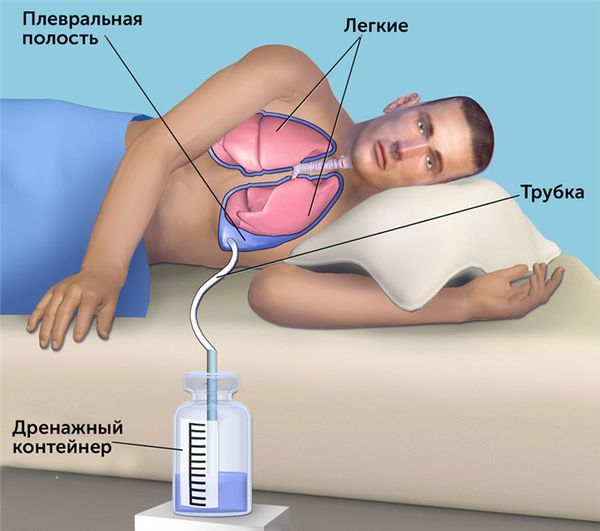
При хроническом гнойном плеврите и неэффективности терапии используется плеврэктомия — хирургическое вмешательство, во время которого удаляют листки плевры, отграничивающие гнойную полость [2] [3] [4] [6] [7] [8] [10] .
Также при плеврите проводится:
- Лечение основных заболеваний: диуретическая терапия при заболеваниях сердечно-сосудистой системы, базисное лечение при заболеваниях соединительной ткани, которое может включать системную противовоспалительную терапию (глюкокортикоиды, цитостатики), микроциркулянты и противофиброзные препараты.
- Назначение гипосенсибилизирующих препаратов, малых доз кортикостероидов, иммуностимулирующей терапии. Кортикостероиды уменьшают системное воспаление, иммуностимуляторы позволяют ускорить выздоровление при различных иммунодефицитах.
- Раннее дренирование и полное удаление плевры, пока не нарушилось дыхание. Такие процедуры показаны при панцирном лёгком и раке плевры.
Прогноз. Профилактика
При небольшом количестве экссудата прогноз благоприятный: жидкость быстро рассасывается и работа лёгких нормализуется в среднем за 3–4 недели. При гнойных плевритах восстановление длится дольше — от одного месяца до года, нередки рецидивы и осложнения. При онкологической этиологии плеврита часто встречается прогрессирующее течение и частые рецидивы.
Профилактика плеврита
Чтобы предотвратить развитие плеврита, необходимо своевременно удалить жидкость из плевральной полости при наличии показаний. Поэтому при появлении первых признаков плеврита нужно срочно обратиться к пульмонологу или хотя бы к участковому терапевту.
Лучше всего предотвратить развитие плеврита поможет первичная профилактика: укрепление иммунитета, предотвращение туберкулёза, пневмонии и прогрессирования системных воспалительных и онкологических заболеваний. Для этого нужно вести здоровый образ жизни, делать противотуберкулёзные прививки, соблюдать правила гигиены, чётко следовать назначенному курсу лечения при хронических заболеваниях и проходить онкоскрининг, особенно если у родственников были онкозаболевания.
После выздоровления в период восстановления показано санаторно-курортное лечение, если нет противопоказаний, например онкологических и гнойных заболеваний.
В течение двух лет после выздоровления проводится диспансерное наблюдение [4] [7] [9] . Как часто нужно посещать врача и какие обследования делать, зависит от тяжести перенесённого плеврита, наличия рецидивов и осложнений. В зависимости от конкретной ситуации врача нужно посещать от одного раза в 3–6 месяцев до раза в год.
Перечень обследований зависит от причины, вызвавшей плеврит, и наличия осложнений. Минимальный объём диагностики включает общий анализ крови с формулой и биохимический анализ крови (СРБ и фибриноген для оценки воспалительного процесса), рентгенографию грудной клетки или лучше мультиспиральную компьютерную томографию. Также врач может назначить расширенный биохимический анализ крови, спирографию с бронхолитиком, УЗИ плевральной полости, сердца и органов брюшной полости или малого таза.
Источник: probolezny.ru
Онихолизис: почему отслаивается ноготь?
Онихолизис — дистрофическое поражение ногтевой пластины с отделением её от ногтевого ложа. Между пластиной и ногтевым ложем появляется «карман».
Причины, при которых образуется онихолизис.

Травматический латеральный онихолизис в результате ношения узких туфель

Ожоговая травма в лампе при полимеризации геля
Травматический онихолизис возникает в результате сильного давления, удара. В результате чего ногтевая пластина деформируется, отходит от ложа и образуется пустота под ногтем. Термический ожог в лампе при полимеризации гель-лака также относят к травме ногтевого аппарата.
- Дерматологические заболевания: экзема, псориаз, дерматиты.

Экзема

Псориаз

Дерматит
Онихолизис развивается под действием дерматозов, приводящих к нарушениям процессов клеточного питания в зоне поражения.
- Эндокринные заболевания.
Они вызывают отслоение ногтевой пластины в результате хронических расстройств работы желез внутренней секреции.
Например, ноготь Пламмера. Часто проявления данного симптома начинаются с отхождения ногтевых пластин преимущественно безымянных пальцев. А далее онихолизис может затронуть ногти других пальцев на руках.
- Сбои в работе пищеварительной системы.
Системный онихолизис может возникать из-за нарушений в работе пищеварительной системы.
- Грибковый онихолизис.

Вызван присоединением грибковой инфекции в подногтевом пространстве. Появляется пустота под ногтем, а это отличная среда для размножения грибов. Особенно подвержен присоединению инфекции большой палец на ногах.
- Бактериальный онихолизис

Результат присоединения вторичной инфекции к любому из вышеперечисленных причин. Например, получив термический ожог в лампе, девушка продолжает перекрывать повреждённые ногти гель-лаком. Через некоторое время в полость под ногтем подселяется бактериальная инфекция.
- Аллергический онихолизис.
Случается при контакте с агрессивной бытовой химией, при покрытии ногтей не качественными лаками и гель-лаками, на фоне приема лекарственных препаратов.
Если у вас похожая проблема, запишитесь на консультацию к подологу в наш центр.
Механизм образования пустоты под ногтем на ногах и руках.
Причины возникновения онихолизиса на ногах:
- Длинные ногти на ногах.
Часто при покрытии ногтей на ногах гель-лаком девушки забывают пилить длину каждые 2-3 недели. Из-за чрезмерной длины идет нагрузка на ногтевую пластину сверху и с торца.
- Обувь не своего размера.
Обувь, длина которой совпадает с длиной стопы или меньше, дает нагрузку на большой палец ноги. Стопа во время ходьбы удлиняется на 1 см, что практически незаметно для человека. Но регулярная нагрузка от такой обуви приведет к пустоте под ногтем.
- Риск отслоения ногтя от ногтевого ложа возрастает у любителей модельной обуви с узким передним отделом.
При ношении такой обуви сильно сдавливается большой палец, нарушается кровообращение матрикса и появляется пустота под ногтем.
Почему образуется полость под ногтем на руках:
- травма ногтя;
- химический ожог в результате использования некачественных гель-лаков или при контакте с бытовой химией и другими агрессивными веществами;
- истончение ногтей в результате самостоятельного снятия искусственного покрытия или перепиливание ногтевой пластины пилкой (фрезой) мастером;
- онихофагия или психическое расстройство, при котором человек кусает или ковыряет ногтевые пластины и кожу вокруг них. В результате этого отслаивается ноготь от ногтевого ложа;
- попытки отодвинуть гипонихий или вычистить грязь под ногтями чем-нибудь остреньким;
- дерматологические патологии.
Если вы обнаружили первые симптомы онихолизиса, обратитесь в подологический центр PODOLAB в Санкт-Петербурге. Подологи проконсультируют вас по этой проблеме. И вы быстро вернете привлекательный внешний вид своим ногтям.
Как лечить онихолизис?
Чем раньше обратиться к подологу или дерматологу с целью выявления причины отслоения ногтей, тем выше шансы успешного устранения проблемы.
На время восстановления ногтей на пальцах рук или ног действует строгий запрет на любые травматичные процедуры, наращивание ногтей, использование декоративных лаков и агрессивных химических жидкостей.
Если в полость под ногтем попали споры грибов и онихолизис имеет инфекционную природу, то лечение онихомикоза назначает врач-дерматолог.
Если у вас периодически отходит ногтевая пластина на безымянном пальце, то есть вероятность, что нужно обратиться за лечением к эндокринологу и скорректировать гормональный фон.
Специалисты центра профессионально и безболезненно обработают ногтевую пластину с онихолизисом на ногах и на руках с помощью современного оборудования.
Источник: podolab.ru